Die Pseudoexfoliationssyndrom Behandlung (PEX-Glaukom)
Pseudoexfoliationssyndrom Behandlung – wir geben einen vollständigen Überblick über die verschiedenen Behandlungsmethoden des Pseudoexfoliationssyndroms
Das Pseudoexfoliationssyndrom (PEX-Glaukom)
Das Pseudoexfoliationsglaukom, auch bekannt als pseudoexfoliatives Glaukom, ist eine häufig auftretende Komplikation des Pseudoexfoliationssyndroms. Das PEX-Glaukom ist eine Art von sekundärem Offenwinkelglaukom mit erhöhtem Augeninnendruck und weist im Vergleich zu anderen Glaukomformen eine höhere Progressionsrate auf, was bedeutet, dass es eine größere Wahrscheinlichkeit für Schädigungen des Sehnervs mit sich bringt.
Es gibt einige Unterschiede zwischen dem PEX-Glaukom und dem primären Offenwinkelglaukom. Das PEX-Glaukom ist durch eine stärkere Pigmentierung im Kammerwinkel und höhere Augeninnendruckwerte gekennzeichnet. Es neigt dazu, Druckspitzen und -schwankungen im Verlauf des Tages sowie akute Drucksteigerungen in Verbindung mit einer Erweiterung der Pupille zu verursachen.
Zudem treten Schädigungen des Sehnervs und Gesichtsfeldausfälle beim PEX-Glaukom schneller und häufiger auf. Diese Unterschiede in den Symptomen gehen auch mit einer größeren Resistenz gegenüber medikamentöser Therapie einher.
 Etwa die Hälfte der Menschen mit Pseudoexfoliationssyndrom entwickelt im Laufe der Zeit auch ein Pseudoexfoliationsglaukom, wodurch das PEX-Syndrom zu einer der häufigsten Ursachen für Glaukom insgesamt wird. Etwa ein Drittel der Patienten, bei denen diese Glaukomform diagnostiziert wird, leiden an beiden Augen unter dieser Erkrankung.
Etwa die Hälfte der Menschen mit Pseudoexfoliationssyndrom entwickelt im Laufe der Zeit auch ein Pseudoexfoliationsglaukom, wodurch das PEX-Syndrom zu einer der häufigsten Ursachen für Glaukom insgesamt wird. Etwa ein Drittel der Patienten, bei denen diese Glaukomform diagnostiziert wird, leiden an beiden Augen unter dieser Erkrankung.
Die Ablagerungen, die mit dem Pseudoexfoliationssyndrom in der Augenlinse und im Kammerwinkel auftreten, führen zu einem Verschluss des Kammerwinkels. Dies wiederum verhindert den normalen Abfluss des Kammerwassers und führt zu einem Anstieg des Augeninnendrucks. Mit diesem erhöhten Druck auf den Sehnerv steigt das Risiko einer Schädigung, was schließlich zur Entwicklung des Grünen Stars führt.
In fortgeschrittenen Stadien verursacht das pseudoexfoliative Glaukom, wie alle Glaukome, Gesichtsfeldausfälle. Im Vergleich zum primären Offenwinkelglaukom schreitet das PEX-Glaukom schneller voran und spricht weniger gut auf medikamentöse Behandlungen an. Daher ist in vielen Fällen eine chirurgische Intervention notwendig.
Ursachen für das Pseudoexfoliationssyndrom
Die genauen Ursachen für das Auftreten des Pseudoexfoliationssyndroms bleiben nach wie vor in der Forschung unklar. Es gibt jedoch wissenschaftliche Untersuchungen, die verschiedene Vermutungen nahelegen:
Eine mögliche Ursache könnte in bestimmten Entzündungsreaktionen und -prozessen liegen, die die Entstehung des Pseudoexfoliationssyndroms begünstigen könnten. Andererseits legen Studien nahe, dass genetische Faktoren sowie oxidativer Stress eine bedeutende Rolle spielen könnten.
Es gibt auch Anzeichen dafür, dass ein erhöhter Homocysteinspiegel das Auftreten des Pseudoexfoliationssyndroms begünstigen könnte. Homocystein ist eine Aminosäure, die im Zusammenhang mit kardiovaskulären Erkrankungen, insbesondere Herz-Kreislauf-Erkrankungen, von Interesse ist.
Des Weiteren zeigen Studien, dass das Pseudoexfoliationssyndrom bei Patienten mit Mutationen im LOXL1-Gen häufiger auftritt. Dieses Gen spielt eine entscheidende Rolle im Elastin-Stoffwechsel, und Mutationen können offensichtlich zur Produktion des pseudoexfoliativen Materials führen.
Es ist jedoch wichtig zu betonen, dass das Vorhandensein dieses Gendefekts nicht der einzige Faktor ist, der zur Entstehung des Pseudoexfoliationssyndroms beiträgt, und es führt nicht zwangsläufig zur Entwicklung von Glaukom.
Ein weiterer bedeutsamer Faktor bei der Entstehung des Pseudoexfoliationssyndroms ist das Alter. Das Risiko, an dieser Erkrankung zu erkranken, steigt mit zunehmendem Alter, insbesondere bei Personen über 70 Jahren. In der Schweiz ist etwa jede 20. Person betroffen, wobei Frauen ein höheres Risiko haben.
Angesichts der alternden Bevölkerung gewinnt das Syndrom sowohl bei Frauen als auch bei Männern zunehmend an klinischer Bedeutung.
Diagnose des Pseudoexfoliationssyndroms (PEX): Erkennung und Kriterien
Bei einem fortgeschrittenen Pseudoexfoliationssyndrom kann der Augenarzt spezifische auffällige Befunde feststellen. Mithilfe der Spaltlampe lassen sich beispielsweise proteinartige Ansammlungen am Pupillenrand sowie Ablagerungen auf der Augenlinse identifizieren.
Zusätzlich können bei einer Untersuchung des Kammerwinkels, die als Gonioskopie bekannt ist, Ablagerungen des PEX-Materials im dichten Gewebe des Kammerwinkels erkannt werden. Diese Ablagerungen können den natürlichen Abfluss des Kammerwassers behindern.
Das PEX-Material, das in verschiedenen Teilen des Auges sowohl innerhalb als auch außerhalb gebildet wird, besteht aus feinfaserigen, elastischen Bestandteilen, die von verschiedenen Zellen und Geweben stammen. Im Auge sind weißliche, flockige Partikel auf der Linse und an ihrem inneren Rand sowie auf der Regenbogenhaut sichtbar.
Die Diagnose des Pseudoexfoliationssyndroms kann aufgrund des Fehlens zentraler Ablagerungen in vielen Fällen eine Herausforderung sein. Eine zuverlässige Diagnose ist häufig erst nach einer Pupillenerweiterung möglich.
Im Frühstadium kann das Vorliegen der Erkrankung anhand von Faktoren wie subtilen Veränderungen der Linse in Kombination mit Pigmentdispersion (Ablösen von Pigmentzellen von der Rückseite der Regenbogenhaut) oder Mydriasis-Schwäche (Fehlfunktion bei der Erweiterung der Pupille) erkannt werden.
Aufgrund des hohen Risikos für die Entwicklung von Glaukom ist eine frühzeitige Diagnose des PEX-Syndroms äußerst wünschenswert. Eine präzise und frühzeitige Diagnose ist besonders klinisch relevant, insbesondere wenn es um die potenzielle Notwendigkeit einer Kataraktoperation (Linsenersatzoperation) im Rahmen der Grauer-Star-Behandlung und die damit verbundenen Risiken geht.
Klinischen Kriterien für die Diagnose des Pseudoexfoliationssyndroms
Die klinischen Kriterien für die Diagnose des Pseudoexfoliationssyndroms umfassen:
- Scheibenförmige Ablagerungen: von grauem, schuppigem Material auf der Vorderseite der Linse und im Kammerwinkel
- Irisschlottern: was sich durch das Zittern der Regenbogenhaut aufgrund mangelhafter Haftung an die Umgebung, beispielsweise bei Kopfbewegungen, äußert.
- Linsenluxation: wobei die Linse in die vordere Augenkammer oder in den Glaskörperraum verschoben wird.
- Rubeosis Iridis: eine rosarote Färbung der Iris oder vermehrte Gefässneubildung in der Iris und im Kammerwinkel.
- Sekundäre Optikusatrophie: was den Schwund von Nervenzellen des Sehnervs bezeichnet.
Symptome des Pseudoexfoliationssyndroms
Häufig bleibt ein Pseudoexfoliationssyndrom ohne erkennbare Symptome und verursacht keinerlei Schmerzen. Allerdings können sich bei Auftreten von Komplikationen wie dem Grünen Star (Glaukom) Symptome entwickeln, die zu einer Schädigung des Sehnervenkopfes und einem fortschreitenden Sehverlust führen können.
Doch welche Risikofaktoren erhöhen die Wahrscheinlichkeit, an einem Pseudoexfoliationssyndrom zu erkranken?
Das Risiko für diese Erkrankung steigt signifikant mit dem Alter, insbesondere bei Personen über 70 Jahren. In der Gesamtbevölkerung ist im Durchschnitt etwa jede 20. Person betroffen, wobei Frauen ein höheres Erkrankungsrisiko haben. Mit der stetigen Zunahme des Durchschnittsalters in der Bevölkerung nimmt auch die Verbreitung des Pseudoexfoliationssyndroms zu.
Zusätzlich dazu spielen genetische Veranlagungen eine wichtige Rolle. Personen, die eine familiäre Vorbelastung für diese Erkrankung haben, sind einem erhöhten Risiko ausgesetzt. Ebenso kann der Wohnsitz in nördlichen Ländern das Risiko für das Pseudoexfoliationssyndrom steigern.
Insgesamt ist es entscheidend, diese Risikofaktoren im Blick zu behalten und regelmäßige augenärztliche Untersuchungen durchführen zu lassen, um mögliche Symptome und Anzeichen frühzeitig zu erkennen und geeignete Maßnahmen zur Prävention und Behandlung zu ergreifen.
Behandlungsmöglichkeiten des Pseudoexfoliationssyndroms
Da die genauen Ursachen des Pseudoexfoliationssyndroms nicht behandelt werden können oder noch nicht vollständig bekannt sind, konzentriert sich die Therapie darauf, weitere Schädigungen am Auge zu verhindern.
Wenn beispielsweise der Augeninnendruck erhöht ist, kann versucht werden, ihn mit Augentropfen zu senken, um das Risiko für die Entwicklung eines Glaukoms zu reduzieren. Es stehen verschiedene Arten von Augentropfen zur Verfügung, die dazu geeignet sind, den Augeninnendruck zu reduzieren.
In der Regel beginnt die Behandlung mit einem Augentropfenpräparat, das nur einen Wirkstoff enthält. Falls die Senkung des Augeninnendrucks nicht ausreichend ist, kann die Kombination mehrerer Wirkstoffe in Betracht gezogen werden. In der Regel werden jedoch nicht mehr als zwei verschiedene Augentropfenpräparate mit insgesamt drei verschiedenen Wirkstoffen eingesetzt.
Wenn ein verschlossener Kammerwinkel vorliegt, kann versucht werden, ihn mithilfe eines Lasers zu öffnen, um den Abfluss des Kammerwassers im Trabekelwerk zu verbessern. Dieses Verfahren, bekannt als Selektive Lasertrabekuloplastik, behandelt das Trabekelwerk mit einem Laserstrahl, was zu einer Vergrößerung der Poren im Gewebe führt und den Abfluss verbessert.
Die Selektive Lasertrabekuloplastik ist ein schonendes Verfahren und kann am Anfang der Glaukomtherapie oder zusätzlich zur Anwendung von Augentropfen eingesetzt werden. Bei nachlassender Wirkung des Lasereingriffs kann die Behandlung problemlos wiederholt werden.
Normalerweise kann die Laserbehandlung den Augeninnendruck um etwa 30 Prozent senken. Dieser Effekt hält jedoch oft nicht sehr lange an, und die Notwendigkeit einer chirurgischen Intervention tritt schneller ein als bei anderen Formen des Glaukoms.
Wenn der Augeninnendruck nicht ausreichend gesenkt werden kann, bleibt schließlich nur die Möglichkeit, die Linse operativ zu entfernen, was als Grauer-Star-Operation bekannt ist. Die Entfernung der Linse bietet die Möglichkeit, die Ursache des Pseudoexfoliationssyndroms zu beseitigen, was zu einer Normalisierung des Augeninnendrucks nach der Operation führen kann. Insbesondere bei starken Druckschwankungen und gleichzeitiger Anwesenheit eines Grauen Stars sollte über eine operative Vorgehensweise nachgedacht werden.
Standardverfahren zur operativen Therapie
Das sind die Standardverfahren zur operativen Therapie des Pseudoexfoliationssyndroms im Überblick:
Trabekulektomie (Filterkissenoperation)
Dabei wird in der Augapfelwand ein kleines Loch präpariert, das mit einem Teil der Lederhaut bedeckt wird. Dadurch kann das Kammerwasser bei erhöhtem Augeninnendruck unter die Bindehaut abfließen, wo sich eine Art Sickerkissen bildet.
Kanaloplastik (Fadenoperation)
Diese Technik erweitert den Schlemm’schen Kanal mithilfe eines Mikrokatheters und eines speziellen Gels und spannt einen feinen Faden in den Kanal. Dadurch wird der Augenabfluss verbessert, ohne den Augapfel selbst zu öffnen. Die Kanaloplastik erreicht in der Regel jedoch nicht die gleichen Drucksenkungswerte wie die Trabekulektomie, weshalb häufig zusätzliche Augentropfen erforderlich sind.
iStent-Implantat
Bei diesem minimalinvasiven Verfahren werden zwei Titanimplantate in den Kammerwinkel im Trabekelmaschenwerk eingesetzt. Dadurch fließt das Kammerwasser direkt in den Schlemm’schen Kanal. Die Implantation kann alleinig oder gleichzeitig mit der Kataraktoperation durchgeführt werden, um den Augeninnendruck weiter zu senken.
XEN-Gel-Implantat
Dies ist ein minimalinvasives Verfahren, bei dem ein Gelatineröhrchen in die Vorderkammer eingesetzt wird, um ein Sickerkissen zu schaffen, ähnlich wie bei der Trabekulektomie.
Drainageimplantate
Wenn Medikamente und die Trabekulektomie den Augeninnendruck nicht ausreichend senken, kann ein Silikonschlauch in die Vorderkammer eingeführt werden, um die Flüssigkeitsdrainage zu ermöglichen.
Zyklophotokoagulation
Bei diesem Verfahren wird der Ziliarkörper, der für die Produktion der Augenflüssigkeit verantwortlich ist, mithilfe eines Lasers verödet. Dadurch wird die Menge der produzierten Flüssigkeit reduziert und der Augeninnendruck gesenkt.
Es ist zu beachten, dass sowohl nach Laserbehandlungen als auch nach chirurgischen Eingriffen in der frühen postoperativen Phase Risiken bestehen. Dies liegt daran, dass es zu Entzündungsreaktionen und Druckspitzen kommen kann, wenn die Blut-Kammerwasser-Schranke zusammenbricht.
Diese Reaktionen treten häufig auf, daher ist eine intensive Überwachung und Behandlung während und nach den Eingriffen von großer Bedeutung.
Wichtig ist auch, dass die Therapie des Pseudoexfoliationssyndroms im Wesentlichen der des primären Offenwinkelglaukoms entspricht. Es ist jedoch entscheidend, den therapeutischen Ansatz schneller und konsequenter von konservativen zu operativen Maßnahmen zu ändern.
Prognose des Pseudoexfoliationssyndroms
Die Prognose beim Pseudoexfoliationssyndrom und dem oft damit verbundenen Glaukom hängt entscheidend von der rechtzeitigen Erkennung ab. Dank einer breiten Palette individuell anpassbarer Behandlungsmöglichkeiten gibt es heute die Chance auf eine günstige Prognose. Unbehandelt kann das Syndrom jedoch zur frühzeitigen Erblindung führen.
Vergleicht man die Symptome von Patienten, bei denen das Pseudoexfoliationsglaukom diagnostiziert wurde, mit denen von Patienten mit primärem chronischem Offenwinkelglaukom zum Zeitpunkt der Entdeckung, zeigt sich, dass der durchschnittliche Augeninnendruck bei den Pseudoexfoliationsglaukom-Patienten deutlich höher ist.
Zudem sind etwa ein Viertel der Pseudoexfoliationsglaukom-Patienten auf den betroffenen Augen praktisch blind, während sich bei nur etwa 15 Prozent der am primären Offenwinkelglaukom Erkrankten eine leichte Verschlechterung des Sehvermögens zeigt.
Des Weiteren weisen die Betroffenen des Pseudoexfoliationssyndroms signifikant häufiger Ablagerungen im Kammerwinkel auf. Daher ist regelmäßige augenärztliche Kontrolle für Patienten mit Pseudoexfoliationssyndrom von entscheidender Bedeutung.
Pseudoexfoliationssyndrom-Prävention
Das Pseudoexfoliationssyndrom kann, obwohl anfangs kaum Symptome auftreten, schwerwiegende Augen- und Sehschäden verursachen, insbesondere wenn ein erhöhter Augeninnendruck zum Grünen Star führt. Dies kann zu irreversiblen Schäden am Sehnerv und schweren Sehstörungen führen. Frühzeitige Diagnose ist der Schlüssel zur Verhinderung weiterer Schäden.
Um das Fortschreiten der Krankheit zu verlangsamen, ist eine regelmäßige Überwachung des Augeninnendrucks bei Patienten mit PEX-Syndrom, insbesondere bei beginnendem Glaukom, entscheidend. Wenn bereits ein Glaukom vorhanden ist, ist eine konsequente Senkung des Augeninnendrucks erforderlich und muss im Tagesdruckprofil überwacht werden. Das Ziel ist es, den Druck unter 15 zu halten.
Erfahrungen zeigen, dass Patienten mit Pseudoexfoliationssyndrom und erhöhtem Augeninnendruck wesentlich häufiger ein Glaukom entwickeln als Patienten mit erhöhtem Augeninnendruck, aber ohne Pseudoexfoliationssyndrom. Daher ist eine medikamentöse Behandlung auch dann ratsam, wenn Sehnerv und Gesichtsfeld noch unauffällig sind.
Das PEX-Material bildet sich nicht nur im Auge, sondern auch in der Haut, den Gefäßen und verschiedenen Organen. Daher sollten mögliche Verbindungen zwischen dem PEX-Syndrom und verschiedenen Gefäßerkrankungen in Betracht gezogen werden.
Vaskuläre Risikofaktoren für das PEX-Syndrom können beispielsweise transiente ischämische Anfälle, Angina pectoris, Bluthochdruck, Herzinfarkt und Apoplex sein. Es wird auch ein Zusammenhang mit Aneurysmen vermutet. Bei Vorliegen des PEX-Syndroms empfiehlt sich daher die regelmäßige Durchführung einer Doppler-Sonographie, einer Ultraschall-Untersuchung zur Messung der Blutgeschwindigkeit in den Gefäßen.
Innovative Ansätze zur Behandlung des Pseudoexfoliationssyndroms bei der Augenakupunktur Noll
Das Pseudoexfoliationssyndrom (PEX) und das daraus resultierende PEX-Glaukom gehören zu den schwerwiegenden chronischen Augenerkrankungen, die einer fachkundigen und differenzierten Behandlung bedürfen.
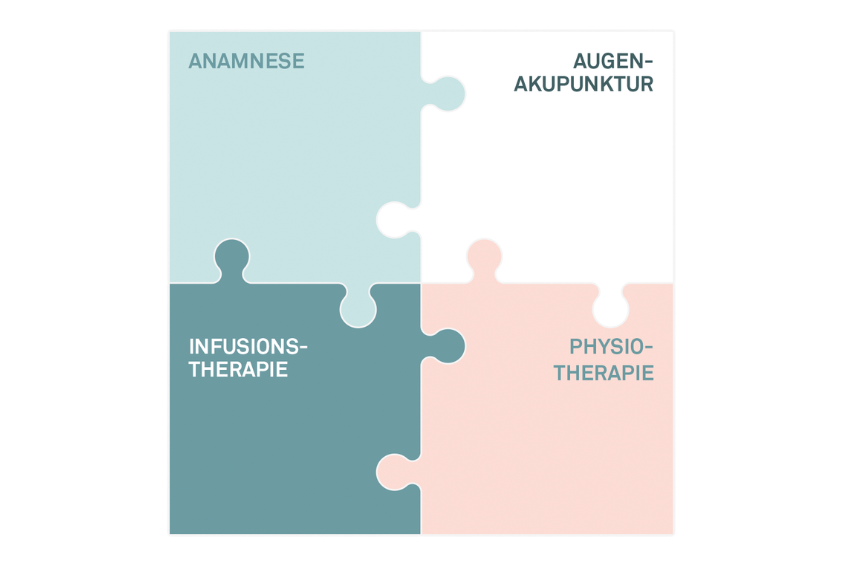
Augenakupunktur Noll bietet mit der von Michaela Noll entwickelten Integrierten Augentherapie nach Noll eine spezialisierte Behandlungsmöglichkeit, die auf die individuellen Bedürfnisse der Patientinnen und Patienten zugeschnitten ist und auf einer ganzheitlichen Betrachtung des Organismus beruht. Unser Ansatz verbindet:
- Eine sorgfältige Anamnese als Grundlage für ein individuelles Behandlungskonzept
- Die Augenakupunktur nach Prof. Boel, die im Zentrum unserer Therapie steht und auf einer langen Tradition und Erfahrung beruht.
- Maßgeschneiderte Infusionstherapien, die auf die individuellen Defizite und Bedürfnisse der Patientinnen und Patienten abgestimmt sind
- Eine spezifische Physiotherapie, die den Körper in seiner Gesamtheit unterstützt und auf die augenmedizinischen Herausforderungen ausgerichtet ist.
Diese Elemente fließen in unsere Behandlungsstrategien für das Pseudoexfoliationssyndrom und das PEX-Glaukom ein, wobei wir uns bewusst sind, dass jede Erkrankung und jeder Patient einzigartig ist.
In den letzten 13 Jahren hat sich unsere Praxis durch die Unterstützung und Begleitung von Patienten aus aller Welt einen Namen gemacht. Wir legen Wert auf eine verantwortungsvolle und respektvolle Behandlung, ohne unrealistische Hoffnungen zu wecken.
Wir sind stolz auf die vielen positiven Erfahrungsberichte zur Augenakupunktur von Patienten, die wir erhalten haben, und werden uns auch weiterhin für das Wohlbefinden und die Sehkraft unserer Patienten einsetzen.